Gravidez de baixo risco nos cuidados de saúde primários
Leitura informada do Despacho n.º 1572/2026, de 9 de fevereiro
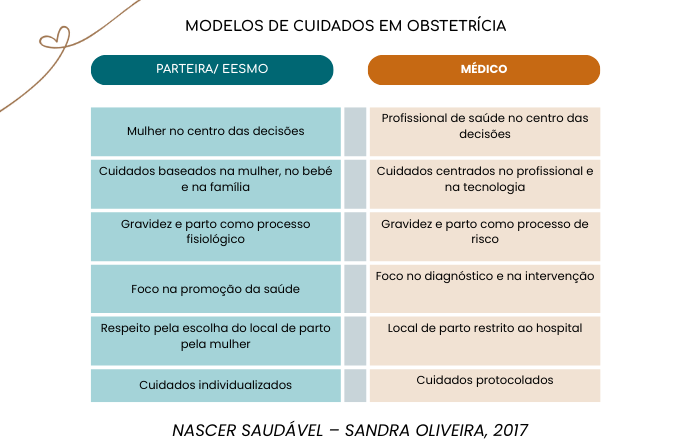
Há precisamente 17 anos, vivia a recta final da minha segunda gravidez. O modelo de vigilância que optei foi, precisamente, aquele que hoje vemos finalmente enquadrado num despacho em Portugal: um acompanhamento da gravidez de baixo risco centrado numa profissional especializada em saúde materna, com articulação médica sempre que necessário.
Aos meus olhos, este modelo tarda. E o despacho agora publicado está, ainda assim, aquém do que faria sentido, se tivermos em conta os melhores fundamentos científicos e a experiência acumulada noutros países europeus.
Ainda assim, o modelo em si é bom, pode ser seguro e pode servir bem as mulheres, desde que seja devidamente estruturado e implementado.
1. O que é o Despacho n.º 1572/2026
O Despacho n.º 1572/2026, de 9 de fevereiro, publicado no Diário da República, cria um projecto de vigilância da gravidez de baixo risco nos cuidados de saúde primários (CSP) do Serviço Nacional de Saúde .
O despacho surge num contexto concreto:
- dificuldades persistentes no acesso a cuidados de saúde primários ;
- insuficiente cobertura de médicos de Medicina Geral e Familiar em várias regiões do país .
A solução proposta passa por permitir que a vigilância regular da gravidez de baixo risco seja assegurada por Enfermeiros Especialistas em Enfermagem de Saúde Materna e Obstétrica (EEESMO), integrados em equipas interprofissionais e com articulação médica definida .
2. A quem se destina este modelo
Este modelo não se aplica a todas as gravidezes.
Destina-se exclusivamente a:
- gravidezes classificadas como de baixo risco;
- segundo os critérios definidos nas normas clínicas da Direção-Geral da Saúde (DGS) .
O risco não é avaliado uma única vez. O despacho determina que a reavaliação do risco deve ocorrer em cada contacto com a grávida .
Sempre que a gravidez deixa de ser considerada de baixo risco, o modelo muda.
3. Quem acompanha a gravidez e como funciona a segurança
No âmbito deste despacho:
- a vigilância regular da gravidez de baixo risco é feita por EEESMO;
- existe sempre um médico de referência (MGF ou obstetra);
- qualquer sinal de risco ou intercorrência clínica obriga a referenciação imediata ao médico, com registo clínico e comunicação direta .
Este ponto é central para tranquilizar as mulheres: ninguém fica “entregue” a um único profissional sem retaguarda clínica.
O acompanhamento adapta-se à evolução da gravidez, como deve acontecer em qualquer modelo sério.
4. Exames, análises e vigilância clínica
O despacho determina que:
- a vigilância clínica, os exames laboratoriais e imagiológicos seguem integralmente as orientações da DGS para a gravidez de baixo risco ;
- os sistemas do SNS devem garantir acesso informático a exames, resultados e restantes procedimentos necessários .
O texto do despacho não altera competências legais, nem cria novas autonomias prescritivas de forma explícita. O que faz é obrigar à organização do sistema, para que a vigilância da gravidez normal não fique bloqueada por falhas administrativas ou tecnológicas.
Para a mulher, o essencial é isto:
- os exames continuam a ser realizados quando estão indicados;
- a vigilância mantém-se completa;
- a segurança clínica não é diminuída por este modelo.
5. Este modelo é seguro? O que diz a evidência
Modelos de cuidados liderados por parteiras ou profissionais especializados em saúde materna não são uma excepção europeia.
No Reino Unido, nos Países Baixos e em vários países nórdicos, o acompanhamento da gravidez de baixo risco é feito, há décadas, por modelos semelhantes, com critérios claros de referenciação médica .
A evidência científica mostra que, quando bem estruturados :
- estes modelos são seguros;
- não aumentam riscos maternos ou neonatais;
- estão associados a melhores experiências de cuidado;
- e, em alguns contextos, a menor intervenção desnecessária.
O factor decisivo não é o título profissional isolado, mas:
- a formação;
- a clareza dos protocolos;
- a articulação entre níveis de cuidados;
- e a responsabilidade clínica bem definida.
6. Onde o despacho fica aquém
É aqui que importa ser honesta.
O despacho:
- é um passo na direcção certa;
- mas nasce como resposta à escassez de médicos, não como reforma estrutural do modelo de cuidados ;
- deixa demasiados aspectos cruciais dependentes de protocolos posteriores e da implementação local.
Sem:
- matrizes claras de decisão;
- tempos máximos de resposta médica;
- circuitos informáticos bem definidos;
- e informação transparente às mulheres,
qualquer bom modelo corre o risco de se tornar frágil na prática.
7. A mensagem essencial para as mulheres
Para as mulheres grávidas, a mensagem que importa reter é simples e honesta:
- este despacho não retira segurança aos cuidados;
- não exclui médicos do percurso da gravidez;
- não desvaloriza o risco;
- pode melhorar o acompanhamento da gravidez normal, se for bem implementado.
A gravidez de baixo risco continua a exigir cuidado, atenção e responsabilidade. Modelos bem desenhados protegem as mulheres. Modelos mal estruturados desgastam-nas.
É essa a linha que deve orientar a implementação deste despacho.
Convido a veres a minha publicação no Instagram sobre este assunto.
Sandra Oliveira
Doula
Autora do Livro Nascer Saudável
NdA: Este texto foi escrito por mim, com recurso à inteligência artificial.
Referências
- Diário da República. (2026). Despacho n.º 1572/2026, de 9 de fevereiro. https://files.diariodarepublica.pt/2s/2026/02/027000000/0022400226.pdf
- Direção-Geral da Saúde. (2023). Norma n.º 001/2023 – Vigilância da gravidez de baixo risco. https://www.dgs.pt
- Sandall, J., et al. (2024). Midwife-led continuity models versus other models of care for childbearing women. Cochrane Database of Systematic Reviews, CD004667.
- World Health Organization. (2016). WHO recommendations on antenatal care for a positive pregnancy experience.
- National Institute for Health and Care Excellence. (2021). Antenatal care (NG201).
- Perdok, H., et al. (2023). Organisation of maternity care and referral in the Netherlands. BMC Pregnancy and Childbirth.